Künstliche Befruchtung mit dem Sperma des Partners
(AIH oder homologe Insemination)

Die künstliche Befruchtung mit dem Sperma des Partners, auch bekannt als intrauterine Insemination mit dem Sperma des Partners (IUI oder homologe AI), ist eine Technik, bei der ausgewählte Spermien des Partners während des Eisprungs auf unnatürliche Weise in die Gebärmutter der Frau eingebracht werden, um eine Schwangerschaft zu ermöglichen. Es handelt sich um die einfachste Technik der assistierten Reproduktion.
Worin besteht die künstliche Befruchtung mit dem Sperma des Partners?
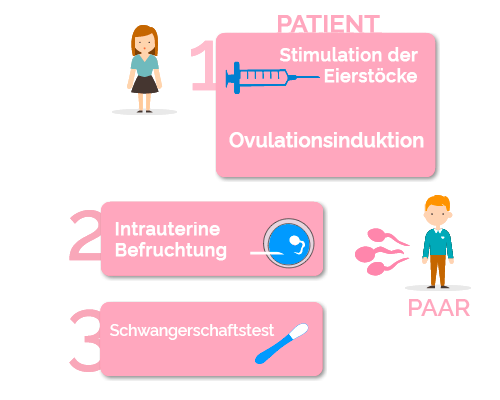
Die Behandlung beginnt mit einer Stimulation der Eierstöcke, bei der eine Reihe von Hormonen eingesetzt wird, die denen ähneln, die von der Frau selbst produziert werden (Gonadotropine). Die Stimulation muss sanft sein und regelmäßig kontrolliert werden, denn wenn die Zahl der gebildeten Follikel zu hoch ist, kann es zu Mehrlingsschwangerschaften kommen.
Sobald ein oder zwei Follikel die entsprechende Größe erreicht haben (18 mm Durchmesser), wird das Hormon hCG verabreicht, um den Eisprung auszulösen, der 34-38 Stunden später stattfindet und der Zeitpunkt der Insemination ist.
Die eigentliche Insemination findet innerhalb des Zeitraums statt, in dem der Eisprung zu erwarten ist. An diesem Tag liefert das Paar eine Samenprobe an das Labor. Mit der Probe wird eine Spermakapazitation durchgeführt, bei der die beweglichen Spermien mit Hilfe von Waschtechniken im Labor vom Rest getrennt werden.
Die kapazitierten Spermien werden in eine Kanüle eingeführt und in die Gebärmutter der Frau injiziert, um dort auf die Befruchtung zu warten. Dieser Eingriff ist schmerzlos, ähnlich wie eine gynäkologische Untersuchung.
Um die Einnistung des Embryos zu erleichtern, wird vaginal Progesteron verabreicht, um die Lutealphase zu unterstützen.
Der Schwangerschaftstest wird 14 Tage nach der Insemination durch einen Blut- oder Urintest durchgeführt. Sollte die Patientin vor dem Test einen Blutverlust erleiden, ist es wichtig, dass sie die Einnahme der Medikamente nicht abbricht und sich mit dem medizinischen Team in Verbindung setzt.
Während der gesamten Behandlung zur künstlichen Befruchtung steht Ihnen Ihr persönlicher Assistent jederzeit zur Verfügung, um Ihre Fragen zu beantworten und Sie in dieser besonderen Zeit zu unterstützen.
Für wen ist diese Technik geeignet?
Die künstliche Befruchtung mit dem Sperma des Partners ist angezeigt bei
- Paare, bei denen die Frau an Ovulationsstörungen wie polyzystischem Ovarialsyndrom, Anovulation oder Problemen in der Follikelphase leidet, bei akzeptabler Ovarialreserve, durchlässigen Eileitern und normaler oder leicht bis mäßig veränderter Spermienqualität des Partners.
- Paare, bei denen die Frau unter einer leichten oder mittelschweren Endometriose leidet.
- Paare, bei denen die Frau einen Zervixfaktor hat.
- Paare, bei denen die Frau anatomische Anomalien aufweist, wie z. B. Stenose (Verengung des Gebärmutterhalses) oder Vaginismus.
- Paare, bei denen der Mann nicht in der Lage ist, Samen in der Vagina zu deponieren: sexuelle Impotenz, retrograde Ejakulation, vorzeitige Ejakulation.
- Paare mit immunologischen Sterilitätsproblemen, bei denen im weiblichen Fortpflanzungssystem Antikörper gebildet werden, die die Samenzellen zerstören.
Die Voraussetzungen dafür, dass sich ein Paar einer künstlichen Befruchtung unterziehen kann und die größten Erfolgschancen hat, sind:
- Überprüfung der Durchlässigkeit der Eileiter, um die Passage der Spermien zu gewährleisten, damit die Befruchtung stattfinden und die Zygote in die Gebärmutter gelangen kann.
- Ausschluss möglicher Fehlbildungen der Gebärmutter, die die Einnistung und die Entwicklung der Schwangerschaft beeinträchtigen könnten, durch eine Ultraschalluntersuchung. Außerdem soll eine Reaktion auf die Stimulation der Eierstöcke gewährleistet werden, um eine Mindestanzahl von Eizellen zu gewinnen, die für die Technik geeignet sind.
- Überprüfung der Mindestqualität des Spermas durch eine Samenanalyse. Die Samenprobe des Paares muss Mindestanforderungen in Bezug auf Konzentration und/oder Beweglichkeit erfüllen.
- Es muss sichergestellt werden, dass keine Ansteckungsgefahr für den Partner und/oder das künftige Kind besteht, indem das Risiko einer möglichen Hepatitis C oder B, HIV, Röteln, Syphilis und Toxoplasmose ausgeschlossen wird.
- Das Alter der Frau hat einen direkten Einfluss auf die Wahrscheinlichkeit eines Erfolgs oder Misserfolgs. Ab einem Alter von etwa 36 Jahren beginnen die Chancen auf eine Schwangerschaft durch diese Technik zu sinken.




